Лечение гайморита

специалисты
оборудование

лечения
Виды
В зависимости от причины появления и особенностей протекания болезни гайморит можно разделить на следующие разновидности.
Инфекционный (вирусный, бактериальный, грибковый) гайморит
При нарушении работы иммунной системы через кровь или дыхательные пути в организм человека попадают бактерии или инфекции. Воспаление возбуждается гемофильной палочкой, хламидиями, стафилококком, стрептококком, а также разными видами грибков. Именно при данном виде гайморита наиболее быстро обычная форма переходит в гнойную. Заразен ли гайморит такого типа? Только при прямом и тесном контакте с больным человеком.
Аллергический гайморит
Главной причиной является аллергический насморк, который чаще всего проявляется весной или осенью. При гайморите этого типа появляется отечность носа и раздражение слизистой оболочки. Болезнь имеет приступообразный характер, отличается постоянной заложенностью носа, постоянным чиханием и выделениями, а также зудом.
Вазомоторный гайморит
За этим необычным названием скрывается нарушение носового дыхания, вызванное сужением в носовом проходе. Основная причина вазомоторного типа – это изменение возбудимости вегетативной нервной системы, в результате чего она неадекватно реагирует на физические раздражители извне.
Вазомоторный гайморит в свою очередь разделяется на два типа:
- Аллергический
- Нейровегетативный, т.е. вызванный либо эндокринными нарушениями, либо аномалиями носовой перегородки, а также длительным применением сосудосуживающих препаратов (ксилометазолин, нафтизин и т.д.)
Оба этих вида характеризуются нарушением дыхания и сна, плохим аппетитом, слабостью, болями в голове и быстрой утомляемостью.
Экссудативный гайморит
Название происходит от слова «экссудат» – жидкость, которая скапливается в пазухе при остром воспалении. При такой форме из носа идут серозные и гнойные выделения. Они задерживаются в носу, подсыхают и покрываются корками. При более тяжелой форме экссудат более водянист, а слизь отходит порциями, стекая в носовую полость при определенном положении головы.
Продуктивный гайморит
Этот вид подразделяется на:
- Казеозный
- Пристеночно-гиперпластический
- Атрофический
- Полипозный
- Некротический
- Холестеатомный
Во время продуктивного гайморита образуются полипы, слизистая оболочка внутри пазухи разрастается и деформируется. При утолщении слизистой жидкость внутри нее не образуется.
Некротический гайморит
Такой вид гайморита является самой осложненной стадией. Этот вид провоцирует некроз, т.е. отмирание тканей в пазухе. Его нельзя вылечить чисто медикаментозным путем, требуется хирургическое вмешательство. При отмирании задней стенки пазухи развивается экстадуральный абсцесс, менингит, а также абсцесс головного мозга.
Атрофический гайморит
Это форма, которая сопровождается атрофией (т.е. частичным отмиранием) слизистой оболочки. При атрофическом гайморите выделяемое из носа неприятно пахнет, а пациент может испытывать боли в пазухах.

Причины
Заболевание может быть вызвано разными факторами:
- Основная причина – это простуда и ОРЗ, ведь они сопровождаются насморком, а при отеке тканей и скоплении слизи образуется благоприятная среда для размножения бактерий и грибков
- Переохлаждение и постоянное нахождение на холодном воздухе и сквозняках также приводят к простуде и насморку, что грозит обернуться гайморитом и привести к обострению хронической формы болезни
- Аллергические реакции
- Врожденные аномалии: искривление перегородки и т.д.
- Травма носовой перегородки и близлежащих костей и хрящевых тканей
- Заражение инфекциями, бактериями или грибками
- Аденоиды и полипы, образующиеся в носовой полости
- Такие серьезные заболевания, как туберкулез, лучевая болезнь, грибок и т.д.
Необходимо помнить: многие из этих причин взаимосвязаны, и все они приводят к печальным последствиям, если человек занимается лечением самостоятельно или вовсе затягивает с ним.

Патогенез гайморита
Гайморит развивается как последовательная цепочка изменений в слизистой: сначала возникает воспаление и отек в зоне соустья, через которое пазуха сообщается с полостью носа. Из-за сужения этого «выхода» нарушается вентиляция и отток секрета из верхнечелюстной полости, поэтому внутри начинает скапливаться экссудат. Застой создает благоприятные условия для размножения микроорганизмов: присоединяется инфекция, усиливается воспалительная реакция, повышается давление и появляются характерные симптомы. Так формируется заболевание, которое без адекватного лечения может затягиваться или переходить в более длительное течение.
Симптомы гайморита
Отличить заболевание можно по нескольким признакам:
- Заложенность носа и выделения. В результате отека слизистой и застоя жидкости человека мучает чувство давления в области пазух
- При осложнении болезни начинаются сильные и длительные головные боли. Также появляется боль в переносице и висках
- Температура повышается до 37-38 градусов
- Может возникнуть слабость, ухудшиться память и концентрация
- Снижение работоспособности и быстрая утомляемость
Обратите внимание, что необязательно все эти симптомы проявляются вместе – болезнь может сопровождаться лишь парой этих признаков.
Симптомы гайморита у взрослых
Гайморит протекает одинаково неприятно у людей любого возраста вне зависимости от пола. Болезнь у взрослых характеризуется:
- Болезненными ощущениями в области носа, которые нарастают со временем. Обычно их почти нет утром, зато к вечеру они усиливаются. Иногда болеть начинает уже не конкретное место, а целая голова
- Закладывается нос, а голос становится гнусавым
- Наблюдаются прозрачные или зеленоватые (гнойные) выделения из носа
- Если нос очень сильно заложен, то возможен гайморит без насморка, т.е. без выделений
- В острой стадии заболевания температура достигает 38 градусов, а иногда и больше. Но если гайморит перешел в хронический, то скачков температуры не наблюдается
- Нарушается сон
- Снижается аппетит
- Может возникнуть тонзиллит или фарингит, в результате чего появится боль в горле и кашель
При более запущенной форме болезни также могут наблюдаться потеря обоняния, слезоточивость, потливость, неприятный запах изо рта и носа, странный привкус при принятии пищи.
Симптомы гайморита у детей
У маленьких детей в возрасте до 3-4 лет гайморита в принципе быть не может – пазухи еще не развиты. Чуть позже он может возникнуть при насморке и легко пройти. Но все равно не стоит игнорировать его симптомы:
- Высокая температура тела
- Плохое обоняние, т.е. неспособность различать запахи
- Боль в гайморовых пазухах, особенно при наклоне вниз
- Заложенность носа
Если вы наблюдаете у малыша какие-либо из этих симптомов, стоит показать его врачу, чтобы назначить правильное и своевременное лечение.
Симптомы острого гайморита
Острый гайморит обычно начинается быстро: появляется выраженная заложенность носа, давление и распирание в области щек, усиливающиеся при наклоне головы. Частый симптом – боль в проекции верхнечелюстных пазух, иногда с отдачей в верхние зубы, лоб или виски. Нередко повышается температура, возникает слабость, снижается обоняние, а выделения из носа становятся более густыми и могут менять цвет.
Симптомы хронического гайморита
Хронический гайморит чаще проявляется «смазанно» и длительно: заложенность носа может быть постоянной или волнообразной, с периодами улучшения и ухудшения. Типичный симптом – тупая, умеренная боль или ощущение тяжести в лице, особенно к вечеру, при этом температура чаще нормальная или субфебрильная. Возможны постоянные выделения, стекание слизи по задней стенке глотки, кашель по ночам, снижение обоняния и быстрая утомляемость, а обострения протекают как острый эпизод.
Диагностика гайморита
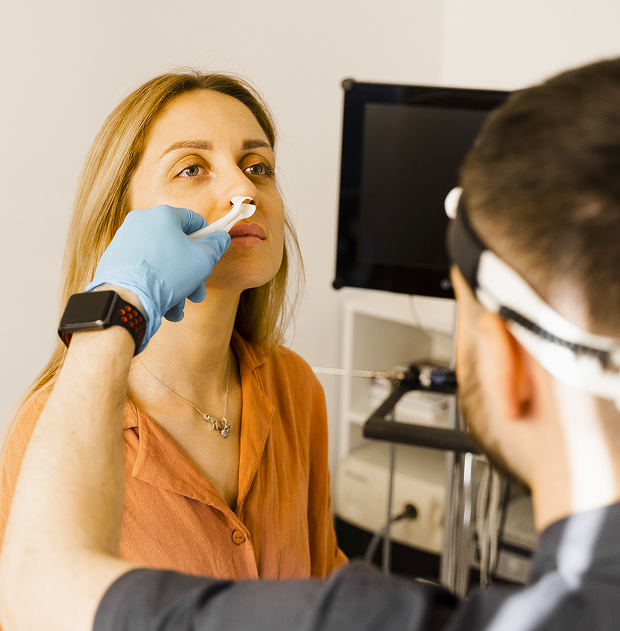
Сбор анамнеза
Первый этап диагностики – разговор на приеме: врач уточняет, как давно появились жалобы, что было в начале (простуда, аллергия), есть ли «вторая волна» ухудшения и как менялись выделения. Важно понять, что отмечает пациент: локализацию боли, связь с наклоном головы, снижение обоняния, эпизоды температуры и эффект от лечения. Такой сбор данных помогает заподозрить бактериальную инфекция и выбрать дальнейший метод обследования.
Лабораторная диагностика
Лабораторные методы нужны не всегда, но усиливают клиническую логику при тяжелом течении или сомнениях. Чаще оценивают признаки воспалительной реакции в анализах крови, чтобы косвенно подтвердить активность процесса и вероятность бактериальной инфекция. При затяжном течении или частых рецидивах врач может назначить дополнительные тесты, чтобы уточнить фон и снизить риск неправильной терапии.
Инструментальная диагностика
Инструментальная диагностика помогает подтвердить вовлечение пазух и оценить степень процесса. Основной подход – ЛОР-осмотр (в том числе эндоскопия по показаниям), а визуализацию выбирают по задаче: КТ информативнее для пазух, МРТ – при отдельных ситуациях, рентген применяют ограниченно. Метод подбирает врач с учетом симптомов, риска осложнений и того, как пациент переносит заболевание.
Методы лечения гайморита
Тактика зависит от причины и тяжести: при вирусном процессе часто достаточно наблюдения и местных мер, а при признаках бактериального воспаления нужна более активная схема. Консервативный подход – база, особенно если речь о первом эпизоде и нет осложнений; при этом лечение подбирают отдельно для взрослый и для ребенок, учитывая возраст, сопутствующие болезни и переносимость средств. Цель – восстановить дренаж пазух, уменьшить отек, контролировать инфекцию и не допустить перехода в хроническую форму.
Консервативное лечение
Консервативное лечение направлено на облегчение симптомов и восстановление нормального оттока из пазух без вмешательства. Обычно рекомендуют режим, достаточное питье, увлажнение воздуха и промывания, чтобы слизь становилась менее вязкой и лучше отходила. У детей важно не «пересушивать» слизистую и строго соблюдать дозировки, а у взрослых – учитывать риски самолечения сосудосуживающими средствами.
Медикаментозная терапия
Медикаменты назначают по клинической картине: один препарат снимает отек и улучшает вентиляцию, другой уменьшает воспаление и боль, третий влияет на вязкость секрета. Антибиотик нужен не всегда: его используют, когда вероятна бактериальная инфекция (например, затяжное течение без улучшения, «вторая волна» ухудшения, тяжелое начало), а выбор схемы делает врач. Дополнительно могут применяться средства от аллергии при соответствующем фоне и препараты для контроля температуры и дискомфорта.
Аппаратные методы
Аппаратный метод выбирают, когда важно быстро восстановить проходимость и улучшить дренаж через нос. К таким вариантам относят вакуумное промывание («кукушка») и синус-катетер, которые помогают эвакуировать содержимое и доставлять растворы локально. Эти процедуры могут быть эффективно дополнением к медикаментам, если выполняются по показаниям и в правильном режиме, а не «курсом на всякий случай».
Инвазивные методы лечения
Инвазивные методы нужны, если консервативное лечение не помогает, в пазухе сохраняется выраженное скопление содержимого или появляется риск осложнений. Главная цель – быстро восстановить отток и санировать пазуху, чтобы дальше терапия работала стабильнее.
Пункция верхнечелюстной пазухи
Пункция позволяет снять давление, эвакуировать содержимое и промыть пазуху; при необходимости материал берут на анализ. Процедура проводится под местной анестезией, а показания определяет ЛОР-врач после осмотра и обследования. Затем обычно продолжают медикаментозную терапию для контроля инфекции и восстановления слизистой.
Эндоскопическая гайморотомия
Эндоскопическая гайморотомия применяется, когда нужно устранить препятствие оттоку: расширить соустье, убрать полипозные ткани или решить анатомическую причину хронического процесса. Вмешательство выполняют через нос без внешних разрезов и контролируют эндоскопом. После операции важны наблюдение врача и правильный уход, чтобы снизить риск рецидива.
Фотогалерея К+31

Запишитесь на прием в удобное время на ближайшую дату

Такая награда выдаётся клиникам с самым высоким рейтингом по оценкам пользователей, большим количеством обращений с данной площадки, при отсутствии критичных нарушений.

Такая награда выдается клиникам с самым высоким рейтингом по оценкам пользователей. Она означает, что место знают, любят и сюда точно нужно зайти.

Портал ПроДокторов собрал 500 тысяч отзывов, составил по ним рейтинг врачей и наградил лучших. Гордимся, что среди награжденных есть наши врачи.
Стоимость

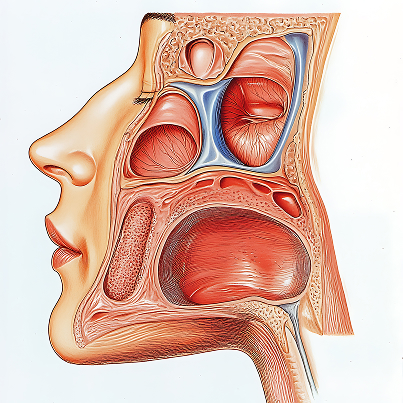






























































Определение гайморита
Гайморит – это заболевание ЛОР-органов, при котором воспаление развивается в верхнечелюстной (гайморовой) пазухе – с одной стороны или сразу с двух. Эта околоносовая полость сообщается с носом через узкие соустья, поэтому любое выраженное набухание слизистой быстро нарушает вентиляцию и естественный отток секрета. Когда дренаж перекрыт, внутри создаются условия для накопления содержимого, усиления давления и появления характерных жалоб – от заложенности до боли в проекции щек и верхних зубов. С медицинской точки зрения этот процесс в придаточных полостях носа, который может быть связан с вирусной инфекцией, бактериями, аллергией или стоматологическими проблемами.